A.
Konsep Dasar Penyakit
- Pengertian
Hipertensi
didefinisikan sebagai suatu peningkatan tekanan darah sistolik dan/atau
distolik yang tidak normal. (Sylvia A. Price (1995), hal. 533)
Hipertensi
didefinisikan peningkatan tekanan sistolik diatas standar dihubungkan dengan
usia. Tekanan darah dipengaruhi oleh kecepatan denyut jantung, volume sekuncup
dan tahanan dinding vaskuler (TD = SVX HR X TPR). Batasan nilai sistole dan
diastole dikatakan hipertensi.
a)
Menurut WHO 1978
Tekanan Tekanan
Sistole
(mmHg) Distole (mmHg)
-
Normal £ 140 £ 90
-
Hipertensi 141
– 159 91 – 94
Borderline
-
Hipertensi ³ 160 ³ 95
Difinite
b)
INCV (1992)
Tekanan Tekanan
Sistole
(mmHg) Distole (mmHg)
-
Normal <
130 < 85
-
Normal tinggi 130
– 139 85 – 89
-
Hipertensi TK I 140
– 159 90 – 99
(Ringan)
TK II (Sedang ) 160
– 179 100 – 109
TK III (Berat) 180
– 209 110 – 119
TK IV (Sangat Berat) ³ 210 ³ 120
- Epidemiologi/insiden kasus
-
Kira-kira 10% sampai 15% kasus hipertensi yang tak
dirawat akan berkembang menjadi gagal ginjal.
- Penyebab
a.
Kelainan ginjal
-
Glamerulonefritis akut (GNA)
-
Glomerulonefritis kronis (GNC)
-
Pylonenefritis kronis (PNC)
-
Penyempitan arteri renalis
b.
Kelainan hormon
-
Diabetes melitus
-
Pil KB
-
Phaecromacytoma (tumor adrenal)
c.
Kelainan neurologis
-
Polinueritis
-
Polimyelitis
d.
Lain-lain
-
Obat-obatan
-
Preeklamsi
-
Koartasio aorta
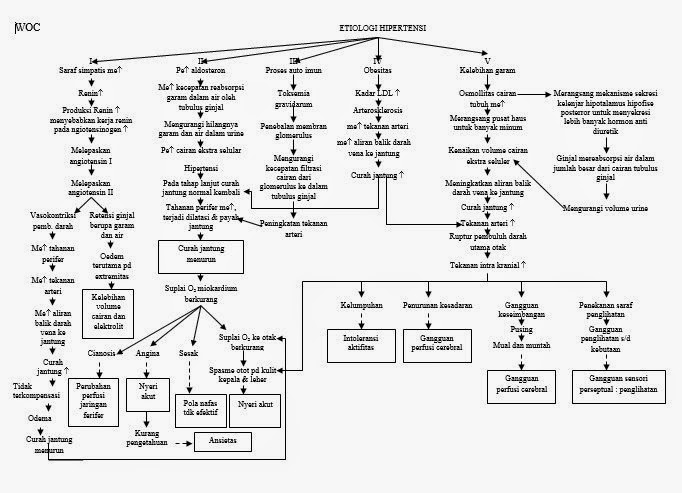
- Fatofisiologi
Hipertensi
disebabkan oleh banyak faktor penyebab seperti penyempitan arteri renalis atau
penyakit parenkim ginjal, berbagai obat, disfungsi organ, tumor dan kehamilan.
Gangguan emosi, obesitas, konsumsi alkohol yang berlebihan, rangsangan kopi
yang berlebihan, tembakau dan obat-obatan dan faktor keturunan, faktor umur.
Faktor penyebab diatas dapat berpengaruh pada sistem saraf simpatis. Mekanisme
yang mengontrol konstriksi dan relaksasi pembuluh darah terletak dipusat
vasomotor pada medula diotak. Dari pusat vasomotor ini bermula jaras saraf
simpatis, yang berlanjut ke korda spinalis dan keluar dari kolumna medula
spinalis ke ganglia simpatis ditoraks dan abdomen. Rangsangan pusat vasomotor
dihantarkan dalam bentuk impuls yang bergerak ke bawah melalui sistem jarak simpatis
ke ganglia simpatis. Pada titik ini, neuron preganglion melepaskan asetilkolin
yang merangsang serabut saraf pasca ganglion ke pembuluh darah dengan
dilepaskannya norepinefrin mengakibatkan kontriksi pembuluh darah. Pada saat
bersamaan sistem saraf simpatis merangsang pembuluh darah sebagai respon
rangsang emosi kelenjar adrenal terangsang, vasokonstriksi bertambah. Medula
adrenal mensekresi epinofrin menyebabkan vasokontriksi. Korteks adrenal
mensekresi kortisol dan steroid yang memperkuat respons vasokontriksi dan
mengakibatkan penurunan aliran darah ke ginjal merangsang pelepasan renin.
Renin merangsang pembentukan angiptensin I dan diubah menjadi angiotensin II
yang mengakibatkan retensi natrium dan air yang menimbulkan odema.
Vasokontriksi pembuluh darah juga mengakibatkan peningkatan tahanan perifer,
meningkatnya tekanan arteri juga meningkatkan aliran balik darah vena ke
jantung dalam keadaan ini tubuh akan berkompensasi untuk meningkatkan curah
jantung mengalami penurunan. Hal ini mempengaruhi suplai O2
miokardium berkurang yang menimbulkan manifestasi klinis cianosis, nyeri dada/
angina, sesak dan juga mempengaruhi suplai O2 ke otak sehingga
timbul spasme otot sehingga timbul keluhan nyeri kepala/pusing, sakit pada
leher. Tingginya tekanan darah yang terlalu lama akan merusak pembuluh darah
diseluruh tubuh seperti pada mata menimbulkan gangguan pada penglihatan,
jantung, ginjal dan otak karena jantung dipaksa meningkatkan bebab kerja saat
memompa melawan tingginya tekanan darah. Diotak tekanan darah tinggi akan
meningkatkan tekanan intra kranial yang menimbulkan manifestasi klinis
penurunan kesadaran, pusing, mual/muntah dan gangguan pada penglihatan
kadang-kadang sampai menimbulkan kelumpuhan.
WOC
- Klasifikasi
a.
Berdasarkan WHO
|
Klasifikasi
|
Sistolik (mmHg)
|
Distolik (mmHg)
|
|
Normotensi
|
< 140
|
< 90
|
|
Hipertensi ringan
|
140 – 180
|
90 – 105
|
|
Hipertensi perbatasan
|
140 – 160
|
90 – 95
|
|
Hipertensi sedang dan berat
|
> 180
|
< 150
|
|
Hipertensi sistolik terisolasi
|
> 140
|
< 90
|
|
Hipertensi sistolik pembatasan
|
140 – 160
|
< 90
|
b.
Berdasarkan penyebab
Hipertensi
dapat dibedakan menjadi 2
1)
Hipertensi primer atau esensial/idiopatik merupakan
bagian terbesar (90%) dari penderita hipertensi. Penyebab pasti tidak
diketahui, tetapi ada faktor risiko yang mempengaruhi yaitu genetic, lingkungan,
hiperaktifitas susunan saraf simpatik, obesitas, alkohol, merokok serta
polisemia.
2)
Hipertensi sekunder/renal, penyebab pasti diketahui
seperi
a)
Penyakit ginjal
-
Stenosis arteri renal
-
Pyelonefritis kronik
-
Glomerulonefritis
-
Tumor ginjal
-
Penyakit batu ginjal dan bendungan saluran kemih
-
Terapi radiasi yang mengenai ginjal
b)
Kelainan endokrin
-
Aldosteronisme
-
Syndrome chusing
c)
Obat-obatan
-
Kontrasepsi oral
-
Kortikosteroid
-
Eritropoetin
-
Kokain
3) Berdasarkan the sixth report of the
joint nation committee on prevention, detection, evaluation and treatment of
high blood pressure, 1997.
|
Kategori
|
Sistolik (mmHg)
|
Diatolik
|
|
Normal
|
< 130
|
< 85
|
|
Pembatasan
|
130 – 139
|
85 – 89
|
|
Hipertensi tingkat 1
|
140 – 159
|
90 – 99
|
|
Hipertensi tingkat 2
|
160 – 179
|
100 – 109
|
|
Hipertensi tingkat 3
|
³ 180
|
³ 110
|
- Gejala Klinis
a.
Sakit kepala
b.
Pusing
c.
Lemas
d.
Sesak nafas
e.
Kelelahan
f.
Kesadaran menurun
g.
Gelisah
h.
Mual, muntah
i.
Kelemahan otot
j.
Nyeri dada/angina
- Pemeriksaan Fisik
Melalui
pemeriksaan fisik didapatkan : kulit tampak pucat, sianosis, tampak sesak,
terdapat odema pada ekstermitas, peningkatan tekanan darah, nadi, respirasi.
Pada bunyi jantung : terdengar S2 pada dasar, S3 (CHF
dini), S4 (pengerasan ventrikel kiri/hipertrori ventrikel kiri),
terdapa murmur stenosis valuular.
- Pemeriksaan Penunjang/Diagnostik
a.
Pemeriksaan laboratorium
-
Hemoglobin/hematokrit: bukan diagnostik tetapi mengkaji
hubungan dari sel-sel terhadap volume caian-cairan (viskositas) dan dapat
mengindikasikan faktor-faktor risiko seperti hiperkoagulabilitas, anemia.
-
BUN/kreatinin: memberikan informasi tentang
perfusi/fungsi ginjal
-
Glukosa: hiperglikemia
-
Kalium serum: hipokalemia
-
Kalsium serum : peningkatan kadar kalsium
-
Kolesterol dan trigeliselida serum mengalami
peningkatan
-
Kadar aldosteron urin/serum
-
Urinalisa: darah, protein, glukosa
-
Asam urat : hiperurisemia
b.
EKG
Kemungkinan
ada pembesaran ventrikel kiri, pembesaran atrium kiri. Adanya penyakit jantung
koroner atau aritmia.
c.
Ekokardiogram:
Tampak
penebalan dinding ventrikel kiri, kemungkinan juga sudah terjadi dilatasi dan
gangguan fungsi sistolik dan diastolik.
d.
Foto rontgen
Kemungkinan
ditemukan pembesaran jantung vaskularisasi atau corta yang lebar.
- Diagnosis/kriteria diagnosis
Klien
dikatakan menderita hipertensi apabila memiliki tekanan darah lebih dari 140/90
mmHg.
- Therapi/Tindakan Penanganan
a.
Pengobatan dan farmakologi
1)
Perubahan cara hidup
2)
Mengurangi asupan garam dan lemak
3)
Mengurangi asupan alkohol
4)
Berhenti merokok
5)
Mengurangi berat badan bagi penderita obesitas
6)
Olahraga teratur
7)
Menghindari ketegangan
8)
Istirahat cukup
9)
Berdoa
b.
Pengobatan farmakologi
-
Diuretik
-
Inhibitor adrenergic
-
Vasodilator
-
Penghambat enzim pengubah angiotensin
-
Antagonis calsium
B.
Konsep Dasar Asuhan
Keperawatan Pasien Hipertensi
- Pengkajian
a.
Data Obyektif
1)
Pasien mengatakan punya riwayat hipertensi, penyakit
jantung, kencing manis, riwayat penyakit ginjal.
2)
Pasien mengeluh adanya bengkak pada tangan dan kaki
3)
Pasien mengeluh pusing/sakit kepala
4)
Pasien mengeluh adanya gangguan penglihatan
5)
Pasien mengeluh nyeri pada dada
b.
Data obyektif
1)
Adanya peningkatan tekanan darah (pengukuran serial)
2)
Kulit pucat, cianosis
3)
Pasien tampak gelisah, otot muka tegang, mata kemerahan
4)
Adanya odema ekstremitas.
- Diagnosa keperawatan
a.
Nyeri akut berhubungan dengan peningkatan tekanan
vaskuler serebral.
b.
Intoleransi aktifitas berhubungan dengan kelemahan
c.
Kelebihan volume cairan berhubungan dengan retensi
natrium dan air
d.
Perbahan perfusi serebral berhubungan dengan hemorogi
risiko tinggi.
e.
Perubahan nutrisi kurang dari kebutuhan tubuh berhubungan
dengan mual dan muntah
f.
Pola nafas tak efektif berhubungan dengan penurunan
suplai O2
g.
Perubahan perfusi jaringan perifer berhubungan dengan
penurunan suplai O2
h.
Gangguan sensori perseptual: penglihatan berhubungan
dengan gangguan penerimaan sensori
i.
Penurunan curah jantung berhubungan dengan perubahan
struktural pada arteri dan vena
j.
Ansietas berhubungan dengan perubahan status kesehatan
4.
Intervensi
|
No
|
Diagnosa Keperawatan
|
Intervensi
|
Rasional
|
|
1
|
2
|
3
|
4
|
|
1
|
Nyeri akut berhubungan
dengan peningkatan tekanan vaskular serebral pasien melaporkan kekakuan
leher, pusing
|
1.
Mempertahankan
tirah baring selama fase akut
|
1.
Meminimalkan
stimulasi/meningkat-kan relaksasi
|
|
|
2.
Berikan
tindakan nonfarmakologi untuk menghilangkan sakit kepala, misal kompres
dingin pada dahi, pijat punggung dan leher, tenang, redupkan lampu kamar,
teknik relaksasi (panduan imajinasi, ditraksi) dan aktivitas waktu senggang.
|
2.
Tindakan
yang menurunkan tekanan vaskuler serebral dan yang memperlambat/ memblok
respons simpatis efektif dalam
menghilangkan sakit kepala dan komplikasinya.
|
|
|
|
|
3.
Hilangkan/minimalkan
aktivitas vasokonstriksi yang dapat meningkatkan sakit kepala, mis., mengejan
saat BAB, batuk panjang, membungkuk.
|
3.
Aktivitas
yang meningkatkan vasokontriksi menyebabkan sakit kepala pada adanya
peningkatan tekanan vaskular serebral
|
|
|
|
4.
Bantu pasien dalam ambulasi sesuai kebutuhan
|
4.
Pusing
dan penglihatan kabur sering berhubungan dengan sakit kepala. Pasien juga
dapat mengalami episode hipotensi postural.
|
|
|
|
5.
Berikan
cairan, makanan lunak, perawatan mulut yang teratur bila terjadi perdarahan
hidung atau
|
5.
Meningkatkan
kenyamanan umum. Kompres hidung dapat mengnganggu menelan atau membutuhkan
|
|
1
|
2
|
3
|
4
|
|
|
|
kompres hidung telah dilakukan untuk menghentikan perdarahan
|
napas dengan mulut, menimbulkan stagnasi sekresi oral dan mengringkan
membran mukosa
|
|
|
|
6.
Kolaborasi
dalam pemberian obat: analgesik, antiansietas
|
6.
Menurunkan/
mengontrol nyeri dan menurunkan rangsang sistem saraf simpatis.
|
|
2
|
Intoleransi
aktivitas berhubungan dengan kelemahan ditandai dengan pasien mengeluh sulit
untuk bergerak.
|
1.
Kaji
respons pasien terhadap aktivitas, perhatikan frekuensi nadi lebih dari 20
kali per menit di atas frekuensi istirahat: peningkatan TD yang nyata
selama/sesudah aktivitas (tekanan sistolik meningkat 40 mmHg atau tekanan
diastolik meningkat 20 mmHg); dispnea atau nyeri dada; keletihan dan kelemahan
yang berlebihan; diaforesis; pusing atau pingsan.
|
1.
Menyebutkan
parameter membantu dalam mengkaji respons fisiologi terhadap stres aktivitas
dan, bila ada merupakan indikator dari kelebihan kerja yang berkaitan dengan
tingkat aktivitas.
|
|
|
2.
Instruksikan
pasien tentang teknik penghematan energi, mis., menggunakan kursi saat mandi,
duduk saat menyisir rambut atau menyikat gigi, melakukan aktivitas dengan
perlahan.
|
2.
Teknik
menghemat energi mengurangi penggunaan energi, juga membantu keseimbangan
antara suplai dan kebutuhan oksigen.
|
|
|
|
|
|
|
|
1
|
2
|
3
|
4
|
|
|
|
3.
Berikan
dorongan untuk melakukan aktivitas/perawatan diri bertahap jika dapat
ditoleransi. Berikan bantuan sesuai kebutuhan.
|
3.
Kemajuan
aktivitas bertahap mencegah peningkatan kerja jantung tiba-tiba. Memberikan
bantuan hanya sebatas kebutuhan akan mendorong kemandirian dalam melakukan
aktivitas.
|
|
3
|
Kelebihan
volume cairan berhubungan dengan retensi natrium dan air ditandai dengan
odema.
|
1.
Pantau
pemasukan/pengeluaran Hitung keseimbangan cairan, catat kehilangan tak kasat
mata. Timbang berat badan sesuai indikasi.
|
1.
Evaluator
langsung status cairan. Perubahan tiba-tiba pada berat badan dicurigai
kehilangan/ retensi cairan.
|
|
|
2.
Evaluasi
turgor kulit, kelembaban membran mukosa, adanya edema dependen/umum.
|
2.
Indikator
langsung status cairan/perbaikan ketidakseimbangan
|
|
|
|
|
3.
Pantau
tanda vital (tekanan darah, nadi, frekuensi pernapasan). Auskultasi bunyi
napas, catat adanya krekels.
|
3.
kekurangan
cairan mungkin dimanifestasikan oleh hipotensi dan takikardi, karena jantung
mencoba untuk mempertahankan curah jantung. Kelebihan cairan/terjadinya gagal
mungkin dimanifestasikan oleh hipertensi, takikardi, takipnea, krekels,
distres pernapasan.
|
|
1
|
2
|
3
|
4
|
|
|
|
4.
Kaji
ulang kebutuhan cairan. Buat jadwal 24 jam dan rute yang digunakan. Pastikan
miuman/makanan yang disukai pasien.
|
4.
Tergantung
pada situasi, cairan dibatasi atau diberikan terus. Pemberian informasi
melibatkan pasien pada pembuatan jadwal dengan kesukaan individu dan
meningkatkan rasa terkontrol dan kerjasama dalam program
|
|
|
|
5.
Hilangkan
tanda bahaya dan ketahui dari lingkungan. Berikan kebersihan mulut yang
sering.
|
5.
Dapat
menurunkan rangsang pusat muntah.
|
|
|
|
6.
Anjurkan
pasien untuk minum dan makan dengan perlahan sesuai indikasi.
|
6.
Dapat
menurunkan terjadinya muntah bila mual.
|
|
|
|
7.
Kolaborasi
dalam pemberian cairan IV melalui alat kontrol
|
7.
Cairan
dapat dibutuhkan untuk mencegah dehidrasi
|
|
4
|
Perubahan
perfusi jaringan serebral berhubungan dengan hemoragi ditandai dengan pasien
mengalami penurunan.
|
1. Tentukan faktor-faktor yang berhubungan
dengan keadaan/ penyebab khusus selama koma/ penurunan perfusi serebral dan
potensial terjadinya peningkatan TIK.
|
1. Mempengaruhi penetapan intervensi.
Kerusakan/kemungduran tanda/gejala neurologis atau kegagalan memperbaikinya
setelah fase awal memerlukan tindakan
|
|
1
|
2
|
3
|
4
|
|
|
|
|
pembedahan dan/atau pasien harus dipindahkan ke ruang perawatan kritis
(ICU) untuk melakukan pemantauan terhadap peningkatan TIK.
|
|
|
|
2. Pantau/catat status neurologis sesering
mungkin dan bandingkan dengan keadaan normalnya/standar.
|
2. Mengetahui kecenderungan tingkat
kesadaran dan potensial peningkatan TIK dan mengetahui lokasi, luas dan
kemajuan/resolusi kerusakan SPP. Dapat menunjukkan TIA yang merupakan tanda
terjadi trombosis CVS baru.
|
|
|
|
3. Pantau tanda-tanda vital, seperti catat
|
3. Variasi mungkin terjadi oleh karena
tekanan/trauma serebral pada daerah vasomotor otak.
|
|
|
|
4. Letakkan kepala dengan posisi agak
ditinggikan dan dalam posisi anatomis (netral).
|
4. Menurunkan tekanan arteri dengan
meningkatkan drainase dan meningkatkan sirkulasi/perfusi serebral.
|
|
|
|
5. Pertahankan keadaan tirah baring:
ciptakan lingkungan yang tenang: batasi pengunjung/aktivitas
|
5. Aktivitas/stimulasi yang kontinyu dapat
meningkatkan TIK. Istirahat total dan ketenangan mungkin
|
|
1
|
2
|
3
|
4
|
|
|
|
pasien sesuai indikasi. Berikan istirahat secara periodik antara
aktivitas perawatan, batasi lamanya setiap prosedur.
|
diperlukan untuk pencegahan terhadap perdarahan dalam kasus stroke
hemoragik/perdarahan lainnya.
|
|
|
|
6. Cegah terjadinya mengejan saat defekasi,
dan pernapasan yang memaksa (batuk terus-menerus).
|
6. Manuver Valsalva dapat meningkatkan TIK
dan memperbesar risiko terjadinya perdarahan.
|
|
|
|
7. Berikan oksigen sesuai indikasi
|
7. Menurunkan hipoksia yang dapat
menyebabkan vasodilatasi serebral dan
tekanan meningkat/terbentuknya edema.
|
|
5
|
Perubahan
nutrisi kurang dari kebutuhan tubuh berhubungan dengan mual dan muntah
|
1. Kaji/catat pemasukan diet
|
1. Membantu dalam mengidentifikasi
defisiensi dan kebutuhan diet. Kondisi fisik umum, gejala uremik (contoh
mual, anoreksia, gangguan rasa) dan pembatasan diet multipel mempengaruhi
pemasukan makanan.
|
|
|
|
2. Berikan makan sedikit dan sering
|
2. Meminimalkan anoreksia dan mual
sehubungan dengan status uremik.menurunnya peristaltik.
|
|
1
|
2
|
3
|
4
|
|
|
|
3. Berikan pasien/orang terdekat daftar
makanan/cairan yang diizinkan dan dorong terlibat pada pilihan menu.
|
3. Memberikan pasien tindakan kontrol dalam
pembatasan diet. Makanan dari rumah dapat meningkatkan napsu makan.
|
|
|
|
4. Tawarkan perawatan mulut sering/cuci
dengan larutan (25%) cairan asam asetat. Berikan permen karet, permen keras,
penyegar mulut mulut diantara makan.
|
4. Membran mukosa menjadi kering dan pecah.
Perawatan mulut menyejukkan, meminyaki, dan membantu menyegarkan rasa mulut,
yang sering tidak nyaman pada uremia dan membatasi pemasukan oral. Pencucian
dengan asam asetat membantu menetralkan amonia yang dibentuk oleh perubahan
urea.
|
|
|
|
5. Timbang berat badan tiap hari
|
5. Pasien puasa/katabolik akan secara
normal kehilangan 0,2-0,5 kg/hari. Perubahan kelebihan 0,5 kg dapat
menunjukkan perpindahan keseimbangan cairan.
|
|
6
|
Pola nafas
tidak efektif berhubungan dengan penurunan suplai O2 ditandai
dengan perubahan kecepatan
|
1. Kaji frekuensi, kedalaman pernapasan dan
ekspansi dada. Catat upaya pernapasan, termasuk penggunaan otot
bantu/pelebaran nasal.
|
1. Kecepatan biasanya meningkat. Dispnea
dan terjadi peningkatan kerja napas (pada awal atau hanya tanda EP sebakut).
Kedalaman
|
|
1
|
2
|
3
|
4
|
|
|
|
|
pernapasan bervariasi tergantung derajat gagal napas. Ekspansi dada
terbatas yang berhubungan dengan atelektasis dan/atau nyeri dada pleuritik.
|
|
|
2. Auskultasi bunyi napas dan catat adanya
bunyi napas adventisius, seperti krekels, mengi, gesekan pleural.
|
2. Bunyi napas menurun/ tak ada bila jalan
napas obstruksi sekunder terhadap perdarahan, bekuan atau kolaps jalan napas
kecil (atelektasis). Ronki dan mengi menyertai obstruksi jalan
napas/kegagalan pernapasan.
|
|
|
|
|
3. Dorong/bantu pasien dalam napas dalam
dan latihan batuk. Penghisapan per oral atau nasotrakeal bila diindikasikan.
|
3. Dapat meningkatkan/banyaknya sputum
dimana gangguan ventilasi dan ditambah ketidaknyamanan upaya bernapas.
|
|
|
|
4. Bantu pasien mengatasi takut/ansietas
(rujuk DK: Ketakutan/Ansietas (Uraikan Tingkatan), hal. 181.
|
4. Perasaan takut dan ansietas berat
berhubungan dengan ketidak mampuan bernapas/terjadinya hipoksemia dan dapat
secara aktual meningkatkan konsumsi oksigen/kebutuhan.
|
|
1
|
2
|
3
|
4
|
|
|
|
5. Kolaborasi dalam pemberian oksigen
tambahan.
|
5. Memaksimalkan bernapas dan menurunkan
kerja napas. Memberikan kelembaban pada membran mukosa dan membantu
pengenceran sekret untuk memudahkan pembersihan. Memudahkan upaya pernapasan
dalam dan meningkatkan drainase sekret dari segmen paru kedalam bronkus,
dimana dapat lebih mempercepat pembuangan dengan batuk/penghisapan.
|
|
7
|
Perubahan
perfusi jaringan perifer berhubungan dengan penurunan suplai O2
ditandai dengan sianosis
|
1.
Auskultasi
frekuensi dan irama jantung. Catat terjadinya bunyi jantung ekstra.
|
1. Takikardia sebagai akibat hipoksemia dan
kompensasi upata peningkatan aliran darah dan perfusi jaringan. Gangguan
irama berhubungan dengan hipoksemia, ketidakseimbangan elektrolit, dan/atau
peningkatan regangan jantung kanan. Bunyi jantung ekstra, mis., S3
dan S4 terlihat sebagai peningkatan kerja jantung/terjadinya
dekompensasi.
|
|
1
|
2
|
3
|
4
|
|
|
|
2.
Observasi
perubahan status mental.
|
2. Gelisah, bingung, disorientasi, dan/atau
perubahan sensori/motor dapat menunjukkan gangguan alian darah, hipoksia,
atau cedera vaskuler serebral (CVS) sebagai akibat emboli sistemik.
|
|
|
|
3.
Observasi
warna dan suhu kulit/membran mukosa
|
3. Kulit pucat atau sianosis, kuku, mebran
bibir/lidah; atau dingin, kulit burik menunjukkan vasokonstriksi perifer
(syok) dan/atau gangguan aliran darah sistemik.
|
|
|
|
4.
Ukur
haluaran urine dan catat berat jenisnya.
|
4. Syok lanjut/penurunan curah jantung
menimbulkan penurunan perfusi ginjal. Dimanifestasikan oleh penurunan
haluaran urine dengan berat jenis normal atau meningkat.
|
|
|
|
5.
Evaluasi ekstremitas untuk adanya/tak ada/kualitas nadi. Catat nyeri
tekan betis/pembekakan.
|
5. EP sering dicetuskan oleh trombus yang
naik dari vena profunda (pelvis atau kaki). Tanda dan gejala mungkin tak
tampak.
|
|
1
|
2
|
3
|
4
|
|
|
|
6.
Tinggikan
kaki/telapak bila ditempat tidur.kursi. dorong pasien untuk latihan kaki
dengan fleksi/ ekstensi kaki pada pergelangan kaki. Hindari menyilangkan kaki
dan duduk atau berdiri terlalu lama. Pakai/tunjukan bagaimana menggunakan
atau melepas stoking bila digunakan .
|
6. Tindakan ini dilakukan untuk menurunkan
statis vena di kaki dan pengumpulan darah pada vena pelvis untuk
menurunkankan risiko pembentukan trombus.
|
|
|
|
7.
Kolaborasi
dalam pemberian cairan (IV/per oral) sesuai indikasi
|
7. Peningkatan cairan diperlukan untuk
menurunkan hipervikositas darah (potensian pembentukan trombus) atau
mendukung volume sirkulasi/perfusi jaringan.
|
|
8
|
Gangguan
sensori perseotual : penglihatan berhubungan dengan gangguan penerimaan
|
1. Tentukan ketajaman penglihatan, catat
apakah satu atau kedua mata terlibat.
|
1. Kebutuhan individu dan pilihan
intervensi bervariasi sebab kehilangan penglihatan terjadi lambat dan
progresif. Bila bilateral, tiap mata dapat berlanjut pada laju yang berbeda,
tetapi biasanya hanya satu mata diperbaiki per prosedur.
|
1
|
2
|
3
|
4
|
|
|
|
2. Perhatikan tentang suram atau
penglihatan kabur dan iritasi mata, dimana dapat terjadi bila menggunakan
tetes mata.
|
2. Gangguang penglihatan/iritasi dapat
berakhir 1-2 jam setelah tetesan mata tetapi secara bertahap menurun dengan
penggunaan. Catatan: iritasi lokal harus dilaporkan ke dokter, tetapi jangan
hentikan penggunaan obat sementara.
|
|
|
|
3. Letakan barang yang dibutuhkan/posisi
bel pemanggil dalam jangkauan pada sisi yang tak dioperasi.
|
3. Memungkinkan pasien melighat objek lebih
mudah dan memudahkan panggilan untuk perolongan bila diperlukan.
|
|
9
|
Penurunan curah
jantung berhubungan dengan perubahan struktural pada arteri dan vena ditandai
dengan nyeri dada, cianosis.
|
1. Auskultasi nadi apikal; kaji frekuensi,
irama jantung
|
1. Biasanya terjadi takikardi (meskipun
pada saat istirahat) untuk mengkompensasi penurunan kontraktilitas
ventrikuler.
|
|
|
|
2. Catat bunyi jantung
|
2. S1 dan S2 mungkin lemah karena
menurunnya kerja pompa. Irama gallop umum (S3 dan S4) dihasilkan sebagai
aliran darah kedalam serambi yang distensi. Murmur dapat menunjukkan
inkompetensi/stenosis katup.
|
|
1
|
2
|
3
|
4
|
|
|
|
3. Palpasi nadi perifer
|
3. Penurunan curah jantung dapat
menunjukkan menurunnya nadi radial, popliteal, dorsalis pedis, dan postibial.
Nadi mungkin cepat hilanga tau tidak teratur untuk dipalpasi dan pulsus
alternan (denyut kuat lain dengan denyut lemah) mungkin ada.
|
|
|
|
4. Kaji kulit terhadap pucat dan sianosis
|
4. Pucat menunjukkan menurunnya perfusi
perifer sekunder terhadap tidak adekuatnya curah jantung, vasokonstriksi, dan
anemia. Sianosis dapat terjadi sebagai refraktori GJK. Area yangs akit sering
berwarna biru atau belang karena peningkatan kongesti vena.
|
|
|
|
5. Pantau haluaran urine, catat penurunan
haluaran dan kepekatan/konsentrasi urine.
|
5. Ginjal berespons untuk menurunkan curah
jantung dengan menahan cairan dan natrium. Haluaran urine biasanya menurun
selama sehari karena perpindahan cairan ke jaringan tetapi dapat
|
|
1
|
2
|
3
|
4
|
|
|
|
|
meningkat pada malam hari sehingga cairan berpindah kembali ke sirkulasi
bila pasien tidur.
|
|
|
|
6. Kaji perubahan pada sensori, contoh
letargi, bingung, disorientasi, cemas, dan depresi.
|
6. Dapat menunjukkan tidak adekuatnya
perfusi serebral sekunder terhadap penurunan curah jantung.
|
|
|
|
7. Berikan istiarhat semi rekumben pada
tempat tidur atau kursi. Kaji dengan pemeriksaan fisik sesuai indikasi.
|
7. Istirahat fisik harus dipertahankan
untuk memperbaiki efisiensi kontraksi jantung dan menurunkan
kebutuhan/konsumsi oksigen miokard dan kerja berlebihan.
|
|
|
|
8. Berikan istirahat psikologi dengan
lingkungan tenang; menjelaskan manajemen medik/keperawatan; membantu pasien
menghindari situasi stres, mendengar/ berespons terhadap ekspresi
perasaan/takut.
|
8. Stres emosi menghasilkan vasokontriksi,
yang meningkatkan TD dan meningkatkan frekuensi/kerja jantung.
|
|
|
|
9. Berikan pispot di samping tempat tidur.
Hindari aktivitas respons valsalva, contoh mengejan selama defekasi,
|
9. Pispot digunakan untuk menurunkan kerja
ke kamar mandi atau kerja keras menggunakan bedpan. Manuver Valsalva
|
|
1
|
2
|
3
|
4
|
|
|
|
menahan napas selama perubahan posisi.
|
menyebabkan rangsa vagal diikuti dengan takirkardi, yang selanjutnya
berpengaruh pada fungsi jantung/curah jantung.
|
|
|
|
10. Tinggikan kaki, hindari tekanan pada
bawah lutut. Dorong olahraga aktif/pasif. Tingkatkan ambulasi/aktivitas
sesuai toleransi.
|
10. Menurunkan statis vena dan dapat
menurunkan insiden trombus/pembentukan embolus.
|
|
|
|
11. Periksa nyeri tekan betis, menurunnya
nadi pedal, pembengkakan, kemerahan lokal atau pucat pada ekstremitas.
|
11. Menurunnya curah jantung,
bendungan.statis vena dan tirah baring lama meningkatkan risiko
tromboflebitis.
|
|
|
|
12. Jangan beru preparat digitalis dan
laporkan dokterbila perubahan nyata terjadi pada frekuensi jantung atau irama
atau tanda toksisitas digitalis.
|
12. Insiden toksisitas tinggi (20%) karena
sempitnya batas antara rentang terapeutik dan toksik. Digoksin harus
dihentikan pada adanya kadar obat toksik, frekuensi jantung lambat, atau
kadar kalium rendah.
|
|
|
|
13. Berikan oksigen tambahan dengan kanula
nasal/masker sesuai indikasi
|
13. Meningkatkan sediaan oksigen untuk
kebutuhan miokard untuk melawan efek hipoksia/iskemia.
|
|
1
|
2
|
3
|
4
|
|
10
|
Ansietas
berhubungan dengan perubahan status kesehatan ditandai dengan pasien gelisah
|
1. Jelaskan tujuan tes dan prosedur, contoh
tes stres.
|
1. Menurunkan cemas dan takut terhadap
diagnosa dan prognosis.
|
|
|
|
2. Tingkatkan ekspresi perasaan dan takut,
contoh menolak, depresi, dan marah. Biarkan pasien/orang terdekat mengetahui
ini sebagai reaksi nromal. Catat pernyataan masalah, conroh ”serangan jantung
tak dapat dielakan”
|
2. Perasaan tidak diekspresikan dapat
menimbulkan kekacauan intenal dan efek gambaran diri. Pernyataan masalah
menurunkan tegangan, mengklarifikasi tingkat koping, dan memudahkan pemahaman
perasaan.
|
|
|
|
|
Adanya bicara tentang diri negatif meningkatkan tingkat cemas dan
eksaserbasi serangan angina.
|
|
|
|
3. Dorong keluarga dan teman untuk
menganggap pasien seperti sebelumnya.
|
3. Meyakinkan pasien bahwa peran dalam
keluarga dan kerja tidak berubah.
|
|
|
|
4. Beritahu pasien program medis yang telah
dibuat untuk menurunkan/membatasi serangan
akan datang dan meningkatkan stabilitas jantung
|
4. Mendorong pasien untuk mengontrol tes
gejala (contoh, tak ada angina dengan tingkat aktivitas tertentu). Untuk
meningkatkan kepercayaan pada program medis dan mengintegrasikan kemampuan
dalam persepsi diri.
|
5.
Evaluasi
a.
Dx 1
Karakteria
hasil yang diharapkan :
1)
Melaporkan nyeri/ketidaknyaman hilang/terkontrol
2)
Mengungkapkan metode yang memberikan pengurangan
3)
Mengikuti regimen farmakologi yang diresepkan
b.
Dx 2
Kriteria
hasil yang diharapkan :
1)
Berpartisipasi dalam aktivitas yang diinginkan/
diperlukan.
2)
Melaporkan peningkatan dalam toleransi aktivitas yang
dapat diukur
3)
Menunjukkan penurunan dalam tanda-tanda intoleransi
fisiologi.
c.
Dx 3
Kriteria
hasil yang diharapkan :
1)
Mendemonstrasikan volume cairan stabil dengan
keseimbangan masukan/haluaran, berat stabil,
tanda vital dalam batas normal dan tak ada edema.
2)
Menyatakan hilangnya mual dan tak adanya muntah
d.
Dx 4
Kriteria
hasil yang diharapkan :
1)
Mempertahankan tingkat kesadaran biasanya/membaik, fungsi
kognitif dan motorik/sensori
2)
Mendemontrasikan tanda-tanda vital stabil dan tak adanya
tanda-tanda peningkatan TIK
3)
Menunjukkan tidak ada kelanjutan kekambuhan
e.
Dx 5
Kriteria
hasil yang diharapkan :
1)
Mempertahankan/meningkatkan berat badan seperti ayng diindikasikan
oleh situasi individu, bebas edema.
f.
Dx 6
Kriteria
hasil yang diharapkan :
1)
Menunjukkan pola nafas efektif dengan frekuensi dan
kedalam dalam rentang normal dan paru jelas/bersih/
2)
Berpartisipasi dalam aktivitas/perilaku meningkatkan
fungsi paru.
g.
Dx 7
Kriteria
hasil yang diharapkan :
1)
Menunjukkan peningkatan perfusi sesuai secara individual,
status mental biasa/normal irama jantung/frekuensi dan nadi perifer dalam batas
normal, tak adanya sianosis sentral/perifer, kulit hangat/kering, haluaran urine
dan berat jenis dalam batas normal.
h.
Dx 8
Kriteria
hasil yang diharapkan :
1)
Meningkatkan ketajaman penglihatan dalam batas situasi
individu
2)
Mengenal gangguan sensori dan berkompensasi terhadap
perubahan
3)
Mengidentifikasikan/memperbaiki potensial bahaya dalam
lingkungan.
i.
Dx 9
Kriteria
hasil yang diharapkan :
1)
Menyatakan pemahaman tentang proses penyakit dan regimen
pengobatan
2)
Mengidentifikasi efek samping obat dan kemungkinan
komplikasi yang perlu diperhatikan
3)
Mempertahankan TD dalam parameter normal
j.
Dx 10
Kriteria
hasil yang diharapkan :
1)
Melaporkan ansietas menurun sampai tingkat yang dapat
diatasi
2)
Menyatakan kesadaran perasaan ansietas dan cara sehat
3)
Menyatakan masalah tentang efek penyakit pada pola hidup,
posisi dalam keluarga dan masyarakat
4)
Menunjukkan strategi koping efektif/keterampilan
pemecahan masalah.
Tidak ada komentar:
Posting Komentar